Probiotici
Cosa sono i probiotici? Quali caratteristiche devono avere per essere considerati tali?
Negli ultimi anni, i probiotici hanno guadagnato sempre più attenzione nel mondo della salute e del benessere. Ne sentiamo spesso parlare, infatti, a proposito della flora intestinale, di cui favoriscono l’equilibrio.
Sistema immunitario
Il sistema immunitario è una rete complessa di cellule, tessuti organi e sostanze specifiche da loro prodotte che lavorano insieme per proteggere l’organismo da possibili infezioni. La sua funzione principale è quella di riconoscere e contrastare agenti patogeni come virus, batteri, parassiti e funghi, nonché di eliminare le cellule danneggiate o malate.
Microbiota intestinale
Il ruolo dell’intestino va ben oltre la digestione. È infatti la sede del nostro microbiota intestinale, una comunità unica di microrganismi, che svolgono numerose funzioni per la salute del nostro organismo.
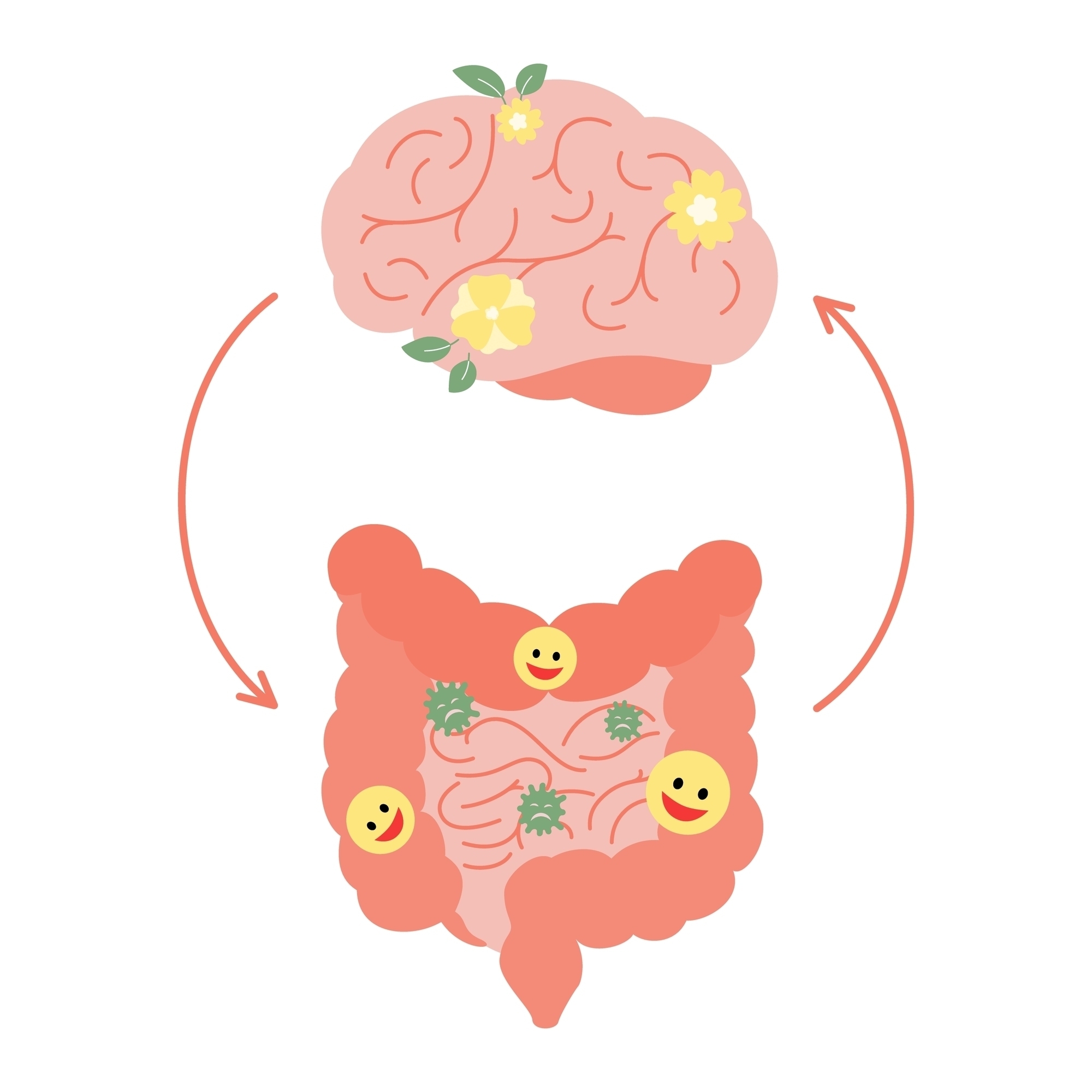
Lo sai che esiste un forte legame tra il cervello e l'intestino?
Scopri come la tua pancia e il tuo cervello chiacchierano più di quanto immagini, e perché potrebbero essere i migliori amici del tuo benessere!